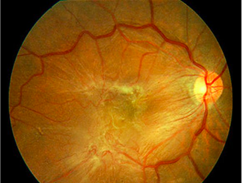
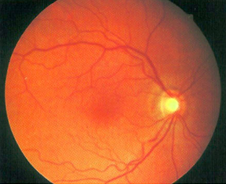
ממברנה אפירטינלית ( Epi-Retinal Membrane, ERM), היא מעין קרום שצומח על פני רשתית העין ובעיקר באזור מרכז הרשתית, הקרוי מקולה. ברוב המקרים, הרקע לצמיחתה של הממברנה האפירטינלית הינו לא ברור, וההופעה של הממברנה במיקרים אלה היא חלק מהשינויים הקשורים לגיל: מרבית הסובלים מממברנה הינם בני 50 ומעלה. במיקרים אלה הופעת הממברנה קשורה לשינויים החלים בזגוגית, אותו ג'ל שקוף הממלא את מרבית נפח העין. במיקרים אחרים, הקרום על פני הרשתית מתפתח כתוצאה של קרע ישן ברשתית ההיקפית, לאחר ניתוחים לתיקון הפרדות רשתית, עקב מחלות מסוימות (כגון סוכרת) או עקב דלקות תוך עיניות ממושכות.
מה עלול להגרם לראייה כתוצאה מהממברנה?
הקרום המתפתח על פני הרשתית הינו דק ועדין בשלבים הראשונים, וככזה אינו גורם להפרעה בראיה. חלק מהקרומים נשאר במצב התחלי זה במשך תקופה ארוכה, ולכן, פרט למעקב תקופתי – לא נדרש אז כל טיפול. לעומת זאת, בכ 10-20% מהמיקרים, ישנו תהליך הדרגתי של התעבות הממברנה. במיקרים אלה, יכולים להתרחש שינויים בראיה המתבטאים בירידה בחדות הראיה, עיוות של התמונה אותה רואה העין, הופעה של עקמומיות בקוים ישרים עליהם מביט המטופל, הקטנה של עצמים אותם רואה העין הפגועה וקשיים בקריאה.
כיצד מתבצע האיבחון של הממברנה?
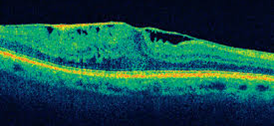
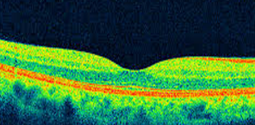
אבחון של ממברנה אפירטינלית מתבצע על ידי רופא עיניים, כשההמלצה היא לגשת לבדיקה אצל רופא שמתמחה בתחום הרשתית. רופא העיניים ישמע את פרטי ההפרעה מהחולה, ויבצע בדיקת עיניים מקיפה הכוללת הרחבתם של אישוני העין. כך תתאפשר בדיקה יסודית של חלקיה האחוריים של העין ובכללם הזגוגית, עצב הראיה והרשתית. חלקיה אלה של העין מחייבים בדיקה יסודית באמצעות עדשות מיוחדות ומיכשור מתאים. בנוסף, להשלמת הבירור, יש לבצע צילומי OCT. בבדיקה זו מצלמים בעזרת סורק לייזר מיוחד את השכבות של הרשתית וכך ניתן לראות את הממברנה, מידת העיוות שהיא גורמת לרשתית ואת הנפיחות המשנית הניגרמת לרקמת הרשתית (בצקת) שהיא תוצאה של דלף מכלי דם ברשתית שעוותו ונמשכו על ידי הממברנה, דבר הגורם להם לדלוף נוזלים לרשתית.
איך מטפלים בממברנה הגורמת להפרעות משמעותיות בראיה?
כאמור, ברוב המקרים של ממברנה אפירטינלית, לא נידרש כל טיפול כיוון שמדובר בממברנות עדינות שלא גורמות להפרעה בראייה. בחלק ממיקרים אלה, הקרום אמנם גורם לעיוות קל בראייה, אך הודות למנגנון פיצוי של מרכז עיבוד התמונה שבמוח אותם מטופלים כמעט ואינם סובלים מהפרעה כלשהי בראייתם. עם זאת, במידה והממברנה עבה במיוחד וגורמת לעיוות של הראייה, ניתן בהחלט לשקול טיפול רפואי שמבוצע באמצעות ניתוח הנקרא ויטרקטומיה (Vitrectomy). ניתוח זה נעשה לרוב בהרדמה מקומית ואורך כשעה. במהלך הניתוח מבוצעת הוצאת הזגוגית מהעין כשבמקומה מוחדר לעין נוזל פיזיולוגי המבוסס על מי מלח (תמיסת סליין מועשרת) שבהמשך מוחלפים על ידי נוזל הלשכה המיוצר בעין. העדרו של ג'ל הזגוגית אינו מפריע לתפקוד העין. בהמשך הניתוח, מקלף המנתח את הקרום מעל הרשתית באמצעות מלקחיים עדינות. לצורך זיהוי הקרום שעל הרשתית, משתמשים לעיתים בחומרי צבע כחלחלים המדגימים את הממברנה ומקלים את הסרתה. בשנים האחרונות, הניתוחים מתבצעים בד"כ באמצעות חתכים קטנים בדופן העין, שהם בקוטר של כחצי מ"מ. חתכים כאלה אינם מצריכים בד"כ תפרים כלל. בגמר הניתוח העין נחבשת עם משחת עיניים עד לביקורת שלמחרת הניתוח. במהלך הניתוח אין חשים כלל כאב. לעיתים יש תחושת אי נוחות קלה בשלבים מסויימים של הניתוח. במהלך הניתוח המנתח יכול לעדכן את המטופל מידי פעם על מהלך הניתוח ובכך להפחית חששות ואת תחושת אי הודאות. גם לאחר הניתוח לרוב אין כאבים פרט להרגשת אי נוחות ליום- יומיים. במיקרים מסויימים, שאינם מתאימים להרדמה מקומית, ניתן לבצע את הניתוח תחת הרדמה כללית.
אילו סיבוכים עלולים להגרם עקב הניתוח?
הניתוח הינו עדין ודורש מיומנות גבוהה ונסיון מצד המנתח. עם זאת עלולים להגרם במיעוט המיקרים סיבוכים (שבמידת הצורך ניתנים לטיפול יעיל). התקדמות קטרקט הינו סיבוך ידוע ומוכר הקיים לאחר ניתוחי ויטרקטומיה. סיבוכים נוספים ויחסית נדירים הינם הוצרותם של קרעים ברשתית ואף הפרדות רשתית. הופעה של קרעים תתגלה לרוב במהלך הניתוח ואז יטופל הקרע באמצעות לייזר תוך כדי הניתוח. במיקרה כזה, יתכן שבגמר הניתוח ישאיר המנתח גז מיוחד בעין שיאפשר ריפוי של הקרע ללא סיבוכים נוספים. במיקרים בודדים, עלול להתפתח קרע או אף הפרדות רשתית ימים או שבועות לאחר הניתוח, דבר שיחייב מעקב ובמידת הצורך התערבות נוספת לתיקון הבעיה.
האם ניתן לשלב ניתוח ויטרקטומיה עם ניתוח קטרקט?
במיקרים רבים, המטופל סובל מקטרקט מלכתחילה. לכן, ניתוח משולב של ויטרקטומיה וקטרקט הינו פתרון יעיל בחלק מהמיקרים הללו ומאפשר פיתרון ניתוחי אחד לשתי הבעיות. במידה והניתוח הינו משולב, הוא אורך מעט יותר זמן. במהלכו מתבצעות בשלב הראשון ההכנות לניתוח הויטרקטומיה, בהמשך מבוצע ניתוח הקטרקט ובחלקו השלישי של הניתוח מבוצעת השלמת הויטרקטומיה והסרת הקרום מעל הרשתית.
חשוב להדגיש: למרות שלאחר הניתוח צפוי שיפור של ממש בראייה, הרי שלאחר ניתוח רשתית, ישאר בד"כ פגם מסויים באיכות הראיה גם לאחר הניתוח. בחלק מהמיקרים הראיה משתפרת במהלך שבועות ואף חודשים לאחר הניתוח אך לרוב אינה חוזרת להיות בדיוק כפי שהיתה טרם הופעת מחלת הרשתית.
